L’intervention se fait en deux temps. Tout d’abord il faut prélever un greffon de gencive au niveau du site appelé « donneur » puis l’adapter au niveau du site dit « receveur ». Cette technique dite de greffe autologue, a pour avantage d’utiliser un greffon issu du corps du patient ce qui limite le risque de rejet et d’échec par rapport à des techniques utilisant des biomatériaux. L’inconvénient principal de cette technique est de devoir recourir à un site donneur.
Les prélèvements de gencive ont lieu au niveau du palais. Une incision est effectuée à 3-4 mm du collet des dents sur environ 2-3 cm. La gencive est décollée de l’os et le prélèvement se fait dans l’épaisseur de la gencive et consiste en réalité en un « désépaississement » de cette dernière. Une fois le prélèvement terminé, des sutures sont réalisées et des empreintes seront réalisées afin d’insérer après l’intervention une gouttière d’hémostase qui limitera le risque de saignement.
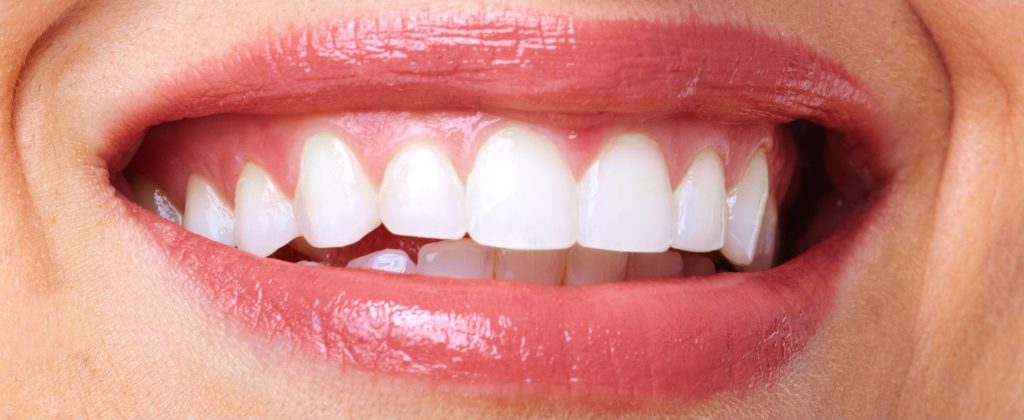
Différentes techniques de greffe existent selon la nature de la zone à greffer (zone édentée sous un bridge, zone édentée avant implant, récession gingivale…)
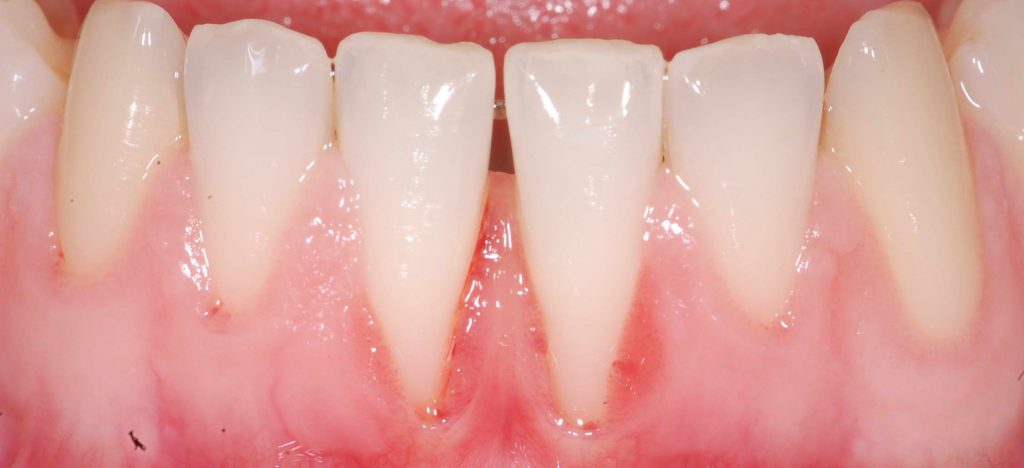
En cas de récession gingivale par exemple, un tunnel est créé en regard des dents déchaussées. La gencive est alors plus élastique et peut être tractée pour recouvrir la récession. Ensuite le greffon est introduit dans le tunnel et est fixé au niveau des zones à recouvrir afin d’épaissir la gencive. L’ensemble est stabilisé à l’aide de nombreux points de suture.


Une couverture antibiotique est obligatoire en post-opératoire pour éviter toute infection.
Cette intervention s’accompagne toujours d’un œdème et d’un hématome en regard de la zone opérée.
Au niveau du palais, la zone est sensible pendant une dizaine de jours et nécessite le port d’une gouttière d’hémostase. Cette gouttière transparente et fine, permet par la compression qu’elle engendre, de limiter le risque de saignement, dans les 72H suivant l’intervention. Dans les jours qui suivent elle permet également de limiter l’œdème qui est très douloureux au niveau de cette zone.
Enfin il est recommandé de porter la gouttière en continu et même pendant les repas afin d’éviter tout contact avec des produits chauds, des plats relevés et épicés qui provoqueront un effet de brûlure.
Des soins de bouches sont recommandés en post opératoire, un rinçage quotidien de la plaie à l’aide d’un bain de bouche à base de Chlorhexidine est obligatoire pour diminuer la charge bactérienne. Une brosse à dent chirurgicale non traumatisante est nécessaire en post-opératoire pour un nettoyage mécanique des dents et des points de suture.
Un contrôle de la plaie sera effectué dans les 15 jours suivant l’intervention
- En raison de la forte vascularisation du palais, la complication la plus fréquente au niveau de cette zone est l‘hémorragie. Si une gouttière d’hémostase a été réalisée avant l’intervention, il est nécessaire de la porter en continue 3 jours post-opératoires.
- En cas de saignement persistant ou abondant, appliquer une compresse sèche sur la zone et serrer pendant 10 min